脊髄梗塞Q&A
知りたい事・聞きたい事を主治医・看護師・アスクドクターズに聞いてみました。
ここには、メインメニューに記載した以外の事が書いてあります。
脊髄梗塞をきちんと理解頂くために、メインメニューを先にご覧ください。
質問がありましたら、お問合せからご連絡下さい。分かる限りの事はお返事します。
- 脊髄梗塞の原因は?
- 脊髄梗塞とコロナワクチン
- 脊髄梗塞に対する医療について
- 痺れによる痛みに効く薬について
- 脊髄損傷と脊髄梗塞の症状と再生医療対象の違い
- 高血圧と脊髄梗塞発症の関係
- LDLコレステロールと脊髄梗塞発症の関係
- 便失禁の最適アイテム発見
- 高気圧酸素療法について
- iPS細胞は脊髄梗塞患者にとっても期待できる?
- 旅行や長時間の外出でトイレに行けない時の対処法
- 運転と免許について
- 特別障害者手当受給について
脊髄梗塞の原因は?
大動脈の動脈硬化や大動脈解離などによってこれらの血管に何らかの損傷をきたしてしまうと、脊髄の組織が虚血状態(脊髄に酸素を運ぶ血液が途絶えてしまう虚血という状態)になってしまい、脊髄梗塞が起きてしいます。
神経の党利道である脊髄は血液の流入が限られているので、虚血に対してとてもダメージを受けやすく、急激に症状が現れてしまいます。また、中には手術中の手技によりこれらの動脈が損傷してしまうことが原因となることもあります。
脊髄梗塞の原因は乖離などの大動脈疾患,アテロームなどの血栓などが原因で生じるといわれています(脳神経外科医師)
脳梗塞と同じように脊髄の血流が悪くなって起こります。(脳神経外科医師)
多くは血栓などで血管が詰まることによるものです。(脳神経内科医師)
脊髄動脈は脳動脈に比べてアテローム性変化が少なく、また、側副血行路が発達しているため、脊髄梗塞は脳梗塞に比べきわめて頻度が少ない。脊髄梗塞の原因には多くの病態があるが、不明な場合も多い。臨床的に重要な原因は、胸腹部大動脈における解離性大動脈瘤、大動脈のアテローム硬化、大動脈の手術、大動脈からのアテローム塞栓などが挙げられる。(臨床サポートより)
脊髄虚血の原因は様々であり、現在では大動脈瘤などの手術が増加し、心血管系の手術が原因となる場合が増加しているが、原因が特定されない場合も多い。
※アテロームについては関連医療用語集のページをご覧ください。
私の場合はT10~11にある大動脈の付け根に閉塞が見つかりました。HP の「ネット上にはない情報」に画像を添付しております。
脊髄梗塞とコロナワクチン
【脊髄梗塞患者はワクチンを接種すべきですか】
・特に梗塞の再発や悪化するようなワクチンではありません。
コロナワクチンの接種には全く問題ありません。大丈夫ですのでご安心ください。
(脳神経外科医師)
・新型コロナウィルス感染症のリスクと、ワクチンのリスクを、混同せずに天秤に掛けることです。新型コロナウィルス感染症で頻繁に異常な血液凝固を来すことで、梗塞のリスクを高めていると考えられることです。新型コロナウィルス感染症のリスクを回避可能とする道具の1つが「ワクチン」です。
確かに「ワクチン」接種後の血液凝固の疑いが報告されていますが、その頻度は100万件に1件程度で遙かに低いので、天秤に掛けると、ワクチンを打った方がリスクが低くなると言う結論になりそうです。
ただし、ワクチンによって起こる副反応と、ウィルス感染でしばしば起こるサイトカインストームなどの免疫反応も、ともに免疫細胞(白血球など)が活性化し、自己に対する攻撃をも引き起こす点では確かに同じです。(一般内科医師)
・年数が経って状態が落ち着いていれば特に問題ないと思います(脳神経外科医師)
・特に梗塞の再発や悪化するようなワクチンではありません。(脳神経内科医師)
脊髄梗塞に対する医療について
・脊髄損傷患者に対して行うステミラック注は、受傷後31日以内を目安に骨髄液採取を実施することが可能な受傷後間もない脊髄損傷の患者を対象として、厚生労働省より条件および期限付き薬事承認を得ています。したがって、それ以外の疾患は治療の対象とはなりません。適応は厳しい診断基準がありステミラック®注を用いた脊髄損傷再生治療を受けられる医療機関 (2020.2.28現在)札幌医科大学附属病院のみです。(整形外科医師)
・脊髄梗塞については特別な治療法はなく、リハビリが治療の主体になります。
(脳神経外科医師)
・基本的にはリハビリを頑張るしかありません。あとは、治療としてステロイドパルスや抗脳浮腫薬が効果的なこともあります。急性期をすぎても筋肉を和らげるお薬や痛み止めを併用しつつリハビリする事が最善と思われます。(脳神経内科医師)
・脊髄梗塞の診断は非常に難しいです。脳梗塞と違い、MRIの撮像法も確立していないです。なので、「突然発症」、「背部痛とともに」などのエピソードが重要なのですが、最終的には他の脊髄症を除外した後の診断となります。
ちなみにCIDPであればゆっくり進行します。(脳神経内科医師)
痺れによる痛みに効く薬について
Q 脊髄梗塞により、下半身に麻痺があります。痺れが強く神経の痛みがひどい時、効く薬がありますか?現在毎日リリカ(プレガバリン)75mgを朝夕2錠ずつと、痛みが強い時トラマールを服用していますが、効きません。
A リリカ以外は、トラムセット、ワントラム、ツートラム、サインバルタ、ノンスワンテープ、フェンステープ等様々です。整形で一度お聞きになっていいと思います。これらの疼痛治療薬は神経内科でお聞きになっていいと思いますが、詳しいのは整形外科です。出してくれなければ、整形で詳しく聞いた方が良いと思います。(整形外科医師)
A リリカ(プレガバリン)はもう少し増量も可能でありますが、サインバルタなども有効なことがあります。それは試されたことがあるでしょうか?脊髄梗塞の場合は神経内科で診てもらうことが多いと思います。サインバルタについては、痛みが慢性化しているような場合に良く使用されます。(救急科:整形外科医)
A タリージェやサインバルタも神経障害性疼痛には効果があります。
(脳神経外科医師)
A 痛み止めの併用(複数の鎮痛剤)は複雑にするだけです。ロキソニンは長期に使う薬ではありません。重要な副作用を起こします。トラマールを1日8錠まで増やせます。プレガバリンも増量可能です。(ペインクリニック医師)
【Facebookのお仲間からの情報】
麻酔科の診断を受け、痛みや自びれが緩和しました。
脊髄損傷と脊髄梗塞の症状と再生医療対象の違い
Q 脊髄損傷者に対しての臨床研究が、日本では慶応大学でiPS細胞を、スイス連邦大学では脊髄インプラントを使って成功に繋がっているようですが、脊髄梗塞者に今後適応されるのか教えてください。そもそも原因は違っていても症状に違いはありますか?
A 期待できますよ。否。概ね同じです。(循環器科Yazawa先生)
A 適応は拡大されるでしょう。症状の違いは無いと思います。(一般内科Kazu先生)
A 損傷と梗塞は全く違う疾患ですので同率に論じることは困難です。症状も経過も違うと思いますよ。脊髄損傷には損傷を起こした部位によって症状が大きく異なります。直ぐに軽快して麻痺が改善するものから、全く動かなくなってしまうものまで多種多様です。(整形外科・甲南病院宮本浩次先生)
A 脊髄梗塞の原因としては、脊髄を栄養する脊髄動脈の閉塞の場合と脊髄内の動脈の閉塞による場合があります、動脈閉塞の原因としては、動脈硬化、血栓による塞栓症、大動脈解離、大動脈手術、硬膜外麻酔、ショックによる低血圧、血管炎、凝固系の異常など多岐に渡ります。
脊髄内の動脈の閉塞の場合には脊髄組織(細胞)の壊死の状況が脊髄損傷の髄節損傷と類似していることになると思います。
慶應大学において慢性期脊髄損傷に対してiPS細胞を使用した再生医療の研究を行っています。新鮮脊髄損傷に対しての臨床治験が2021年から開始されています。
札幌医大では、脊髄損傷に対する自家骨髄間葉系幹細胞を使用した再生医療の臨床治験を施行していましたが、2021年から受傷後31日以内の脊髄損傷症例に対して例数を限定して実施するようになりました。
大阪大学ではヒト化抗RGMa抗体であるMT-3921を使用した第2相臨床治験が開始されています。
再生医療の研究対象が脊髄梗塞に拡大する可能性があるかどうかはそれぞれの施設に確認してみる必要があります。(整形外科Taka先生)
高血圧と脊髄梗塞発症の関係
Q 脊髄梗塞を発症(現在丸2年)してから血圧が高くなりました。以前は110-60位だったのですが、現在150-85位になっています。まだ薬は飲んでいませんが、お仲間で発症から10年の方は160-100になってしまい、薬(アムロジピン5mg)を処方されたそうです。私もジワジワと上がっている気がします。
脊髄梗塞と高血圧の関係と対処法があれば教えてください。
A 脊髄梗塞と血圧による直接の関連性はない可能性が高いように思います。
血圧は年齢や生活習慣によって上昇しますので、おそらく加齢による影響で徐々にかつ圧が上昇しているという可能性が高いような印象ですね。
血圧が高い状態を放置すると、脳梗塞、心筋梗塞、腎不全、認知症などのリスクが上昇しますので、降圧薬を服用した方が良いかもしれません。
血圧が高い場合に気を付けるべきせいかつしゅうかんとしては減塩、有酸素運動、減量(肥満がある場合)、禁煙(喫煙している場合)、十分な睡眠、ストレスの発散などがありますね。これらの工夫を3ヶ月~6ヶ月程試みて、血圧が全く下がらないようでしたら、薬の服用を検討した方が良い場合もありますので、担当の先生とよく相談してくださいね。<一般内科 M先生>
A 脊髄梗塞と血圧の関係は無いと思います。塩分制限などで下がらない時は降圧剤を服用した方が良いと思います。<大原総合病院・循環器科 今野一郎先生>
A 否、無関係です。高血圧危険因子(喫煙、肥満、過料飲酒、塩分過多、運動不足、睡眠時無呼吸など)お持ちであれば改善が肝要です。<循環器科 Y先生>
A 関連性は無いと考えます。加齢に伴う上昇の可能性はあると思います。
<循環器内科 S先生>
A 基本的には脊髄梗塞と高血圧は関係が無いと思います。高血圧をしっかり治療してください。<循環器内科 安藤先生>
LDLコレステロールと脊髄梗塞発症の関係
Q 脊髄梗塞発症前の健康診断で、LDLコレステロール値が年々高くなっており、薬を処方してもらい飲んでいましたが、下がってきたので食事療法に切り替えました。また血管年齢も高くなっていて血管が硬くなっていると指摘されていました。薬をやめたことで引き金になったのではないかと、気になっていますが?
A コレステロールを下げる薬を止めて、それが直接脊髄梗塞の原因になる訳ではないでしょうが、動脈硬化が進むことはあり得ると思います。また脊髄梗塞自体があまりない疾患であり、動脈硬化以外の何らかの原因もあったのだと思います。
<一般内科・消化器内科 河野 通敏先生>
A 脊髄梗塞は非常にまれです。動脈硬化は関係した可能性はあります。
コレステロールを下げる薬は、血管の壁にできるプラークと呼ばれる不安定な部分を安定化させます。その他心房細動という不整脈を指摘されていないでしょうか。それが関係する可能性もあります。<京都・救急医療科・集中治療科医師>
A 薬を中止したことだけが原因でそうはならないと思います。他にも不整脈や動脈硬化など関係していたと思います。<消火器内科医師>
A 脊髄梗塞は珍しい疾患であり、LDLが高かったが、服用で下がった為、中止し再度上昇する人は結構おられます。止めたことが直接的な原因というのはどうかと思いますね。血圧や糖の状態はどうでしょうか?
<がん循環器病予防センター・予防医学科・木村昌彦先生>
A 病院からのコレステロールの薬を休止したことが原因となっているとは断定できないと思います。脊髄梗塞の原因としては、脊髄を栄養する脊髄動脈の閉塞による場合があります。動脈閉塞の原因としては、動脈硬化、血栓による塞栓症、大動脈解離、大動脈手術、硬膜外麻酔、ショックによる低血圧、血管炎、凝固系の移乗など多岐に渡ります。<整形外科・手術科・災害外科・taka先生>
便失禁の最適アイテム発見
Youtubeを見ていて知りました。固形便の便失禁を防ぐためのもののようですが、軟便でも対応可能だったという人も。医療用品なので個人では買えないようです。
泌尿器科でお聞きください。ネットからの情報を入れておきます。
<Peristeenアナルプラグ>
ペリスティーン® アナルプラグは便失禁を防ぐ簡単で確実な装具です。固形便の予期せぬ失禁を防ぎます。使用前はとても小さなサイズですので、ポケットや小さなカバンに入れて携帯できます。体内に装着しますので、使用中に目立ちません。
肛門に直接挿入して使用しますので、便失禁にともなう臭いも防げます。
プラグは座薬のように肛門に直接挿入して使用します。プラグ本体は小さく圧縮されて、水溶性のフィルムでコーティングされています。水溶性フィルムが、直腸内で体温と水分によってすばやく溶け、プラグ本体が膨らみ、直腸腔(肛門)の形にフィットします。プラグによって便失禁を防ぐことができますので、水泳などの活動も安心して楽します。
ペリスティーン アナルプラグ
柔らかく快適な素材でできていますので、利用中も快適です。
SサイズとLサイズがあります。
プラグに装着されているガーゼのひもをゆっくりと引いて取り出せます。
お腹にガスがたまりません
高気圧酸素療法について
Q 私と同じ脊髄梗塞を発症した人の中で、救急車で運ばれた病院に設備されていたからではありますが、高気圧酸素療法で治療いた方がお仲間6人中2人で、お二人とも杖で歩いて退院できています。
この治療の成果か発症時の部位や程度の為か分かりません。私は立つ事もできないので、高気圧酸素療法による治療を受けられていたら、違ったのでしょうか?
A 脊髄梗塞の予後には、様々な複合因子が影響しますので、高気圧酸素療法の有無のみで予後が決まることはないと思います。(小児内科医師)
A 高気圧酸素療法は非常に限られた施設にしかなく、率直に言って利用率が低いために、持っている施設によってはかなり積極的に運用されています。医学適応というより保険適応があるからです。
高気圧酸素療法は潜水病や一酸化炭素中毒には理論的に効果があります。しかし梗塞に対して効果があるかというと、実は????です。例えば心筋梗塞や心肺蘇生後はむしろ酸素をあげすぎてはいけないのがエビデンスです。
酸素はフリーラジカルの原料であるからです。よって、高気圧酸素療法を受けていれば違ったということはないと考えます。(京都・救急医療科医師)
A 実際のところは、やってみないと分からなかったというのが答えになると思います。(消化器内科医師)
A 高気圧酸素療法が脊髄梗塞に効果があるかというと、正直難しいようには思います。個人的には良くなったお二人mの、しなくても良くなったかもしれないと思いますね。(がん循環器病予防センター・予防医学科医師)
A 脊髄梗塞に高気圧酸素療法がどこまで効果があるかわかりません。高気圧酸素療法を行わなくても回復する人はいますので。(甲南病院・整形外科医師)
iPS細胞は脊髄梗塞患者にとっても期待できる?
Q 2019年より慶応大学病院にて、脊髄損傷早期患者に対して、iPS細胞を使った臨床研究が始まっているようですが、数年後には脊髄梗塞の慢性期になっている私(現在発症1年9か月)にも、適応できるようになっているのではないかと期待していますが、いかがでしょうか?
A 将来的には有効な治療手段になる可能性はあります。ただ、一般治療として普及するにはまだ時間が必要かと思います。慢性期になると末梢の神経や筋肉の障害が出てしまっている時期ですので間に合うかは難しいところです。(放射線科医師)
A 効果は期待できると思います。iPS細胞以外にも、ご自身の血液での治療はもっと以前からされています。(老年内科・痛みの医師)
ご提示いただいた札幌医科大学付属病院の再生医療地検のお知らせです。残念ながら私には参加資格がないようです。https://web.sapmed.ac.jp/saisei/stroke.html
A 適応できるようになっていたように思います。主治医の先生に相談されてはいかがでしょうか。(がん循環器病びょぼうセンター・予防医学科医師)
A 期待できると思います。臨床応用されるのがいつになるか、という段階ですね。お大事になさって下さい。(耳鼻咽喉科医師)
旅行や長時間の外出でトイレに行けない時の対処法
長時間のフライトや旅行時にレンタカーを利用して移動する時、なかなか車椅子専用のトイレが見つからなかったり、周りに迷惑をかけそうで困ったらどうしたらいいでしょうか?
泌尿器科看護師
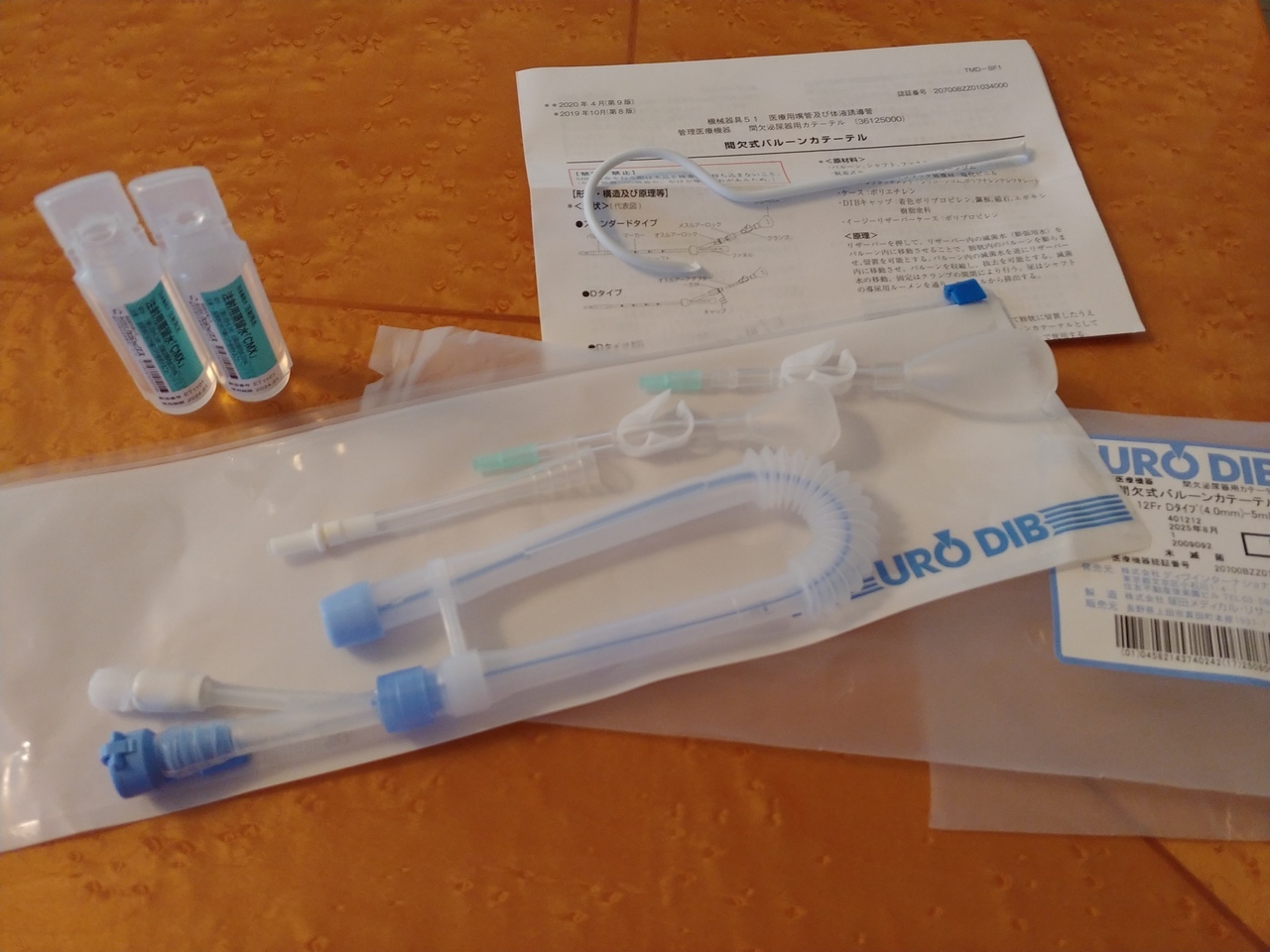
間欠式バルーンカテーテル

オールシリコーンフォーリー
トレイセット
下段の写真にあるオールシリコーンフォーリートレイセットというのは、長期留置するためのもので、1ヶ月ほどで交換し、入院などトイレで排尿できない場合に利用します。
上段の間欠式バルーンカテーテルは、短時間(仕事中とか夜間)に使用し、採尿バックの350mlや500ml、1000ml、2000ml等用途に応じて付け替えできるものです。
国際線などの長時間フライトの場合、逆になるべくトイレに行くようにして下さい。長時間動かないでいるとエコノミークラス症候群になり、血栓が肺や心臓に飛び危険です。
Facebookのお仲間からの情報
♥宿泊場所で楽なのは【家族風呂付のかんぽの宿】でした。
♥飛行機の場合CAさんが車椅子を押してくれて、一番に乗って、最後に降りました。
♥トイレは駅前の【誰でもトイレ】や【病院のトイレ】をお借りすると安心です。
運転と免許について
<masumiさんからの情報です>2021.10.12
左足は痺れや感覚の鈍い所がありますが指先まで自分で動かすことが出来ます。
右足は痺れや感覚の鈍い所があり足首を動かすことが出来ず外出時は一番小さいオルトップを装着しています。
足首が動かないので自転車のペダルを漕ぐことが出来ません。
運転免許取得後に身障者になった場合、各県警察運転免許センターで運転適性検査を受ける必要があります。
体が不自由になった経緯と今の状態についての聴き取り調査と自動車運転シュミレーターを使いフロント部分に映る画像を見ながら何種類かの条件に合わせたハンドル・アクセル・ブレーキの操作ができるか一通り練習した後、テストを行います。
私の場合は右足が使えないので左足運転装置(左足でアクセルとブレーキを踏みます)を取付けてテストを受けました。足が不自由な人が手で運転する自動車運転シュミレーターもありました。運転適性検査にパスすると運転免許証の裏面の備考欄に条件追加が記載されます。
私は『AT車に限る 原付車は三・四輪に限る』と印字されました。この時点で左足運転に改造した車を運転する許可がおりた事になります。教習所か運転免許センターのコースを1~2時間運転してから許可が降りると思っていたので尋ねたところ、警察としては教習所で運転してからが望ましいけれど強制はできないとの事でした。
運転出来るか不安だったので2020年7月中旬、改造車両の講習も行っている教習所に問い合わせましたが「コロナの影響で新規の受講者は受け付けていますが障害者になってしまった人の教習は再開の目途が立たないです」と言われてしまいました。
結局 左足運転の実地訓練無しに8月下旬に届いた車で初めて公道を運転しました。私の家の周りは道幅が広く車の往来がさほど多くない練習には最適の場所ですが6ヶ月振りの運転で車種も変わった為にブレーキの踏み込み加減がわからず停止線のかなり手前で止まってしまったり左折するのにもたもたとまるで初心者の運転のようでした。
始めのうちはかなり慎重に運転していましたが思っていたよりも早く運転に慣れたようです。身障者が運転する車の一番困る点は代車が少ない事です。お恥ずかしい話ですが車をちょっと擦ってしまい修理に出しましたが保険で保障されていても代車が無くとても不便な思いをしました。
定期点検の時は数時間で済むのでいいのですが車検の時はどうしようと今から考えてしまいます。左足運転のアクセルとブレーキの状態はネット検索できます。
特別障害者手当受給について
2024.2.23現在
※詳細は居住地の役所にしおりがあります。行けない時は郵送を依頼して下さい。
<手当を受けられる方>
1:年齢が20歳以上である事
2:診断書により障害の程度が基準内であると判定された方
3:施設に入所していない事。(障害者支援施設・特別養護老人ホームなど)
4:病院、診療所、老人保健施設などに3ヶ月を超えて入院していない事。
5:障害者本人、配偶者・扶養義務者の制限額内である事。
<障害の程度>
医師が作成した診断書で判断します。おおよその目安は次のとおりです。
表に書いてある障害が2つ以上ある事。
例えば、両下肢の機能に著しい障害を有する者又は両下肢を足関節等以上で欠く者。加えて体幹の機能に座っていることができない程度又は立ち上がることができない程度の障害を有する。等かなり重度の障害が認められなければなりません。
<手当の額>
月額27,980円(令和5年4月現在)
<申請の手続き>
1:認定請求書
2:口座振替依頼書
3:所定の診断書(東京都重度心身障害者手当受給者は省略可)
※診断書にかかる費用は自己負担になります。
4:身体障害者手帳、愛の手帳、精神障害者保健福祉手帳をお持ちの方はその手帳
5:年金などを受けている方はその証書等
6:印鑑(認印)※スタンプ印不可
7:マイナンバー確認書類及び身元確認書類


